「AIが進化したら、薬剤師の仕事はいつかなくなってしまうのだろうか」——そんな不安を抱えたまま、毎日業務をこなしている方も少なくないのではないでしょうか。
薬学部の学生であれば、6年間という長い時間と費用をかけた先に、自分の仕事がAIに奪われてしまうのではないかと心配になることもあるはずです。現役の薬剤師であれば、調剤ロボットや音声入力AIが現場に入り込んでくるなかで、「自分にしかできないことって何だろう」と感じている方も多いでしょう。
結論から言うと、AIによって薬剤師の仕事がなくなることはありません。 ただし、AIにまかせられる業務と、薬剤師にしかできない業務は明確に異なります。その違いをきちんと理解しておくことが、これからの薬剤師キャリアを考えるうえで非常に重要です。
この記事では、AIにできないことを具体的な業務別に整理しながら、法律・制度の観点も交えてわかりやすく解説します。AI時代の薬剤師としての価値と、生き残っていくためのヒントも一緒にお伝えします。
薬剤師の仕事がAIでなくなると言われる理由

「薬剤師の仕事はAIに取られる」という話は、一度は耳にしたことがあるかもしれません。なぜそのように言われるのか、まず背景を整理しておきましょう。
薬剤師の業務のなかには、データを読み取る・照合する・記録するといった「定型的な処理」が多く含まれています。 たとえば処方箋の内容確認、薬と薬の相互作用チェック、在庫データの管理といった業務は、大量のデータを高速かつ正確に処理することを得意とするAIにとって、相性の良い領域です。
調剤ロボットやピッキング支援システムはすでに多くの薬局・病院で導入が進んでおり、こうした動きが「薬剤師の仕事が減るのでは」という不安につながっているのは自然なことです。
ただし、注意が必要なのは「業務の一部がAIに移行する」ことと「薬剤師という職業そのものがなくなる」ことは、まったく別の話だという点です。 次では、AIには代替できない薬剤師固有の業務を具体的に見ていきましょう。
AIに取られる可能性がある薬剤師の業務
まず「AIに任せやすい業務」を明確にしておくことが、「AIにできないこと」をより正確に理解する助けになります。現時点でAIやロボットへの移行が進んでいる、あるいは今後進む可能性が高い業務は以下のとおりです。
- 調剤・ピッキング・分包作業:分包機や調剤ロボットによる自動化がすでに進行中
- 処方箋の読み取りと相互作用の初期チェック:AIによるデータ照合で高速・高精度な確認が可能
- 薬歴の入力・記録:音声認識AIによる自動記録の実用化が進んでいる
- 在庫管理・自動発注:来局履歴や季節トレンドをAIが分析して最適発注を提案
- 受付・呼び出し対応:スマートフォン連携やロボット受付による自動化
これらの業務は「作業として正確に処理すること」が目的であり、そこに人間の感情や判断力は必ずしも必要ではありません。だからこそ、AIが代替しやすい領域として位置づけられています。
逆に言えば、こうした業務をAIに任せることで、薬剤師は本来の専門性が求められる仕事に集中できるようになります。 これはAIが「脅威」ではなく「パートナー」になりうることを意味しています。
薬剤師がAIにできないこと7選
ここからが本題。AIがどれだけ進化しても、現時点では代替が難しいとされる薬剤師の業務を7つあげます。
服薬指導|患者の感情と生活背景を読む
服薬指導は、「薬の説明をする」だけの業務ではありません。
患者さんが実際に薬を正しく飲み続けられるようにするためには、その方の生活リズム、家族構成、職業、不安に思っていること、あえて言えていないこと——そういった個別の文脈を理解したうえで、一人ひとりに合わせたアドバイスをする必要があります。
AIは処方薬に関する情報を正確に提供することは得意です。しかし、患者さんの声のトーン、表情のわずかな変化、言葉の裏にある不安を読み取ることは、現時点のAIには不可能です。 「先生には聞きにくくて……」と患者さんが薬剤師にだけ打ち明けることがあるように、信頼関係に基づいた対話の場を作れるのは、人間の薬剤師だけです。
疑義照会|法律で定められた薬剤師の責務
疑義照会とは、処方箋の内容に疑わしい点があるとき、処方した医師に問い合わせて確認する業務のことです。
薬剤師法第24条には、疑わしい点を確かめた後でなければ調剤してはならないと明示されており、これは薬剤師の法的義務です。 法律上、薬剤師でなければ行えない業務として明確に位置づけられています。
さらに疑義照会では、薬の知識をもとに医師と対等に交渉し、患者さんにとってより安全な処方に修正してもらうというコミュニケーションが求められます。これは専門知識と人間的な交渉力の両方が必要な業務であり、AIが処理できる「データの照合」とは根本的に異なります。
 ちひろちゃん
ちひろちゃん疑義照会は薬剤師以外が行うことは認められていません。
医療安全の観点からも、最終的な判断と確認は必ず薬剤師が担う必要があります。
倫理的・個別的な判断
AIは事前にプログラムされたルールに沿って判断を下します。そのため、「ルールには当てはまるが、この患者さんの状況を考えると判断を変えた方がよい」という柔軟な対応が苦手です。
たとえば、認知症のある高齢患者さんへの服薬指導では、薬の説明方法そのものを変える必要があります。患者さんのプライバシーに配慮しながら情報を整理し、家族へのフォローを含めて判断するといった場面は、薬剤師の経験と倫理観に基づく総合的な判断が不可欠です。
「この人にとって何がベストか」という問いに答えるのは、データ処理ではなく人間的な洞察力です。
複雑な症例への臨床対応
患者さんは一人ひとり異なる既往歴・体質・生活習慣を持っています。複数の疾患を抱え、多剤を服用しているケースでは、それぞれの薬の相互作用や副作用のリスクを総合的に評価し、医師や看護師と連携しながら対応することが求められます。
AIは過去のデータからリスクを検出することは得意ですが、「このデータが示すリスクを、この患者さんの今の状態と照らし合わせてどう判断するか」という臨床的な総合判断は、豊富な経験を持つ薬剤師にしかできません。
特に在宅医療の現場では、患者さんの自宅環境・介護状況・日常生活の変化まで把握したうえで対応する必要があります。これは「データに基づく処理」ではなく、「人を診る」という薬剤師の本来の役割です。
かかりつけ薬剤師としての継続的な関係構築
2019年の制度強化以降、薬剤師には「薬を渡す人」から「患者さんの生活を支える医療人」への寄り添い型が求められています。かかりつけ薬剤師制度は、その方向性を象徴する制度です。
かかりつけ薬剤師が発揮する価値は、継続的な関わりのなかで生まれます。患者さんの体調の変化に気づく、服薬が続かない原因を一緒に考える、治療へのモチベーションを支える——こうした長期的な信頼関係のうえに成り立つサポートは、AIには構築できません。
医療チームとの連携・コミュニケーション
現代の医療は、医師・看護師・薬剤師・介護職・ケアマネジャーなど多職種が連携するチーム医療が基本です。薬剤師はそのなかで、薬の専門家として情報を共有し、治療方針に貢献する役割を担います。
チーム医療における薬剤師の役割は、「処方箋を処理する」ことではなく、「患者さんの薬物治療に責任を持ち、他職種と協働する」ことです。 意見を調整し、状況に応じた判断を共有するコミュニケーションは、AIが担えるものではありません。
後輩・スタッフへの教育・指導
薬局・病院の現場では、新人薬剤師の育成も重要な業務のひとつです。教育は、マニュアルを読み上げることではありません。新人が実際に躓いた場面を見て、経験から得た知恵を伝え、臨機応変に指導する——こうした「人から人へ受け継がれる専門知識の継承」は、AIには再現できないものです。
AIが苦手とする理由を構造で理解する
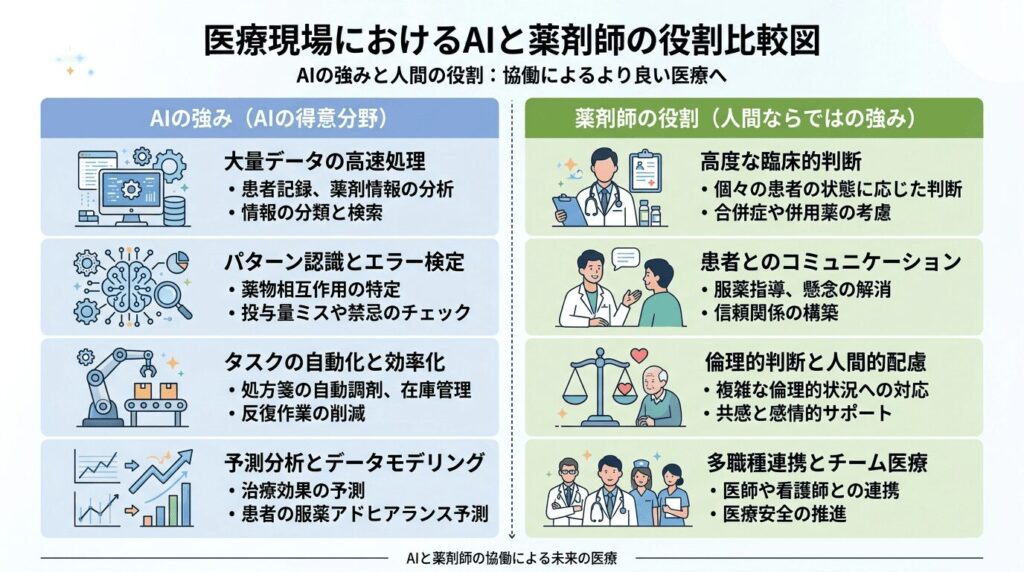

ここまで7つの業務を見てきましたが、「なぜAIにできないのか」を構造的に理解しておくと、今後のAI進化に対しても冷静に向き合えます。
AIが得意なこと・苦手なことの違い
| 領域 | AIが得意 | 薬剤師が担うべき |
|---|---|---|
| データ処理 | 相互作用・禁忌の自動検出 | 最終的な臨床判断 |
| 情報管理 | 薬歴データの整理・分析 | 患者の生活変化への気づき |
| 作業効率 | ピッキング・調剤補助 | 患者との対話・疑義照会 |
| 情報提供 | 薬の基本情報の提示 | 個別状況に応じた指導 |
| リスク検出 | 過去データからのパターン認識 | 倫理的・個別的な総合判断 |
AIが本質的に苦手とするのは、「感情を読む」「文脈を理解する」「倫理的に判断する」という3つの領域です。 薬剤師の業務のうち、この3つに関わるものは、現在のAI技術では代替が難しいとされています。
AIにはできない「責任を引き受けること」
もうひとつ見落とされがちな観点として、「責任を負う」という問題があります。
AIは行為を実行できます。しかし、その行為の結果に対して法的・倫理的な責任を引き受けることはできません。服薬指導の内容に誤りがあった場合、患者さんに謝罪し、状況を改善する義務を負うのは薬剤師です。
AIがどれだけ高度な処理をしても、最終的な責任の所在は薬剤師にあります。 この「責任を担う主体」として存在することも、薬剤師にしかできないことのひとつです。
AIを導入するメリットと注意点

AIにできないことがある一方で、AIを活用することで薬剤師の仕事の質が大きく向上するのも事実です。正しく理解して使いこなすことが重要です。
薬剤師がAIを活用するメリット
AIを適切に活用することで、以下のようなメリットが得られます。
- 業務効率化:調剤・在庫管理・薬歴入力の時間を大幅に短縮できる
- ヒューマンエラーの削減:相互作用・禁忌・用量の自動チェックにより見落としを防げる
- 対人業務への集中:事務的作業を減らすことで、服薬指導や患者対話に時間を割ける
- 情報アクセスの向上:最新の薬学的知識・ガイドラインをリアルタイムで参照できる
つまり、AIを使いこなす薬剤師は「薬剤師にしかできないこと」により多くの時間を使えるようになります。 AIの登場は薬剤師の価値を下げるのではなく、むしろ本来の専門性を際立たせる方向に働きます。
AIを使う際の注意点
一方で、AI活用には慎重に向き合うべき側面もあります。
まずハルシネーション(誤情報の生成)のリスクです。AIはもっともらしい文章で誤った情報を出力することがあります。医療現場でAIが提示した情報を鵜呑みにすることは非常に危険です。薬剤師はAIの出力を参考情報として扱い、自らの専門知識で必ず確認する姿勢が求められます。
次に患者の個人情報・医療情報をAIに入力する際のリスクです。 患者さんの氏名・病歴・服薬情報などをプライバシー保護の体制が整っていないAIに直接入力すると、情報漏洩につながる可能性があります。薬局・病院でのAI利用にあたっては、情報管理のルールを明確に整備することが必要です。
さらに、AIへの過度な依存は薬剤師自身の専門性の低下につながるという点も重要です。AIの補助があることに慣れすぎると、自分で臨床判断を下す力が鈍っていくリスクがあります。「AIが言うから正しい」ではなく、「AIを参考に自分が判断する」という主体的な姿勢を常に保つことが大切です。



AIが判断を誤った場合の責任は薬剤師が負います。導入の利便性だけでなく、責任の所在と運用ルールをあらかじめ明確にしておくことが重要です。
AI時代に薬剤師が求められるスキル

「AIにできないことを担う」という方向性は明確になりました。では、具体的にどのようなスキルを伸ばせばよいのでしょうか。
コミュニケーション・共感力
AI時代において最も重要なスキルが、人間にしかできない「対話力・共感力」です。 患者さんの言葉に耳を傾け、言葉にならない不安を察知し、信頼関係を築く力は、どれだけ技術が進歩しても薬剤師にしか発揮できません。
かかりつけ薬剤師制度が推進されるなかで、「この薬剤師に相談したい」と患者さんに思ってもらえる存在になることが、AI時代の薬剤師の最大の強みになります。
AIを使いこなすリテラシー
逆説的に聞こえるかもしれませんが、AI時代の薬剤師に求められるスキルのひとつは「AIを正しく使いこなす力」です。 電子薬歴・調剤支援システム・音声入力ツールなど、現場に導入されたシステムを適切に操作・活用できるかどうかは、業務の質に直結します。
「AIが苦手だから使わない」という姿勢は、長期的には業務効率の低下や同僚・後輩との差につながります。AIを補助ツールとして積極的に取り入れ、自分の対人業務の時間を増やすために活用する発想が重要です。
継続的な専門知識のアップデート
薬の世界は日々進化しています。新薬の登場、治療ガイドラインの改訂、薬物相互作用の新たな知見——これらを常にアップデートし続けることも、AIには代替できない薬剤師の価値です。AIがどれだけ情報を処理できても、その情報を医療の文脈で解釈し、患者さんに届ける専門家は人間の薬剤師でなければなりません。
まとめ|薬剤師の価値はAIに奪われない
AIの進化によって、薬剤師の業務の一部が効率化・自動化されていくのは間違いありません。しかし、AIにできないことを担える薬剤師の存在価値は、むしろこれから高まっていきます。
薬剤師がAIにできないことを、改めて整理しておきましょう。
- 患者さんの感情・生活背景を読んだ服薬指導
- 法律に基づく疑義照会(薬剤師法第24条)
- 倫理的・個別的な臨床判断
- 複雑な症例への総合対応
- かかりつけ薬剤師としての継続的な関係構築
- 医療チームとの連携・コミュニケーション
- 後輩・スタッフへの教育・指導
大切なのは、「AIに仕事を奪われないようにする」という受け身の発想ではなく、「AIが得意なことをAIに任せ、自分にしかできない価値を磨く」という積極的な姿勢です。
AIは、薬剤師の本来の役割を輝かせるための強力な道具です。怖れるのではなく、正しく理解して使いこなしていきましょう。
よくある質問
Q1. 薬剤師の疑義照会はAIで代替できますか?
現時点では代替できません。薬剤師法第24条により、処方箋に疑わしい点がある場合は薬剤師が直接医師に問い合わせることが法的に義務付けられています。 疑義照会は薬剤師以外が行うことが認められていないため、法律上の根拠からも薬剤師固有の業務です。また、医師との交渉には専門知識に基づくコミュニケーション能力が不可欠であり、この点でもAIによる代替は困難とされています。
Q2. AIが薬の情報を誤って提示するリスクはありますか?
あります。AIはもっともらしい自然な文章で誤った情報(ハルシネーション)を生成することがあります。特に医療分野では、AIが提示した情報を確認せずに使用することは非常に危険です。AIの出力はあくまで参考情報として扱い、薬剤師自身の専門知識と照らし合わせて最終確認を行う運用姿勢が求められます。 総務省の情報通信白書でも「AIの出力が正しいかどうかを確認することが望ましい」と明記されています。
Q3. AI時代に薬剤師として生き残るために、今から何をすればよいですか?
大きく3つの方向性が重要です。第一に、AIでは代替できないコミュニケーション能力・共感力を意識的に磨くこと。 患者さんとの信頼関係こそ、薬剤師の最大の強みです。第二に、現場に導入されているAIツールや電子薬歴システムを積極的に習得し、業務効率を高めること。第三に、新薬情報や治療ガイドラインを継続的にアップデートし、AIが処理したデータを臨床的に解釈できる専門性を保つことです。
Q4. AIを薬局に導入するデメリットや注意点はありますか?
いくつかの点に注意が必要です。まず導入コストの問題があり、初期費用だけでなく運用・保守のランニングコストも発生するため、規模や費用対効果の検討が必要です。次に、患者情報をAIに入力する際の個人情報漏洩リスクがあるため、セキュリティ体制の整備が欠かせません。また、AIへの過度な依存により薬剤師の判断力が低下するリスクや、AIが誤判断した際の責任の所在が曖昧になる問題も指摘されています。
Q5. 薬剤師の仕事は将来どのように変わっていくのでしょうか?
対物業務(調剤・在庫管理・薬歴記録など)はAIや自動化技術によって効率化が進み、薬剤師が担う割合は減っていくと考えられています。一方で、服薬指導・疑義照会・患者への個別対応といった対人業務の重要性は、むしろ高まっていく方向です。厚生労働省も薬剤師の役割を「薬を渡すこと」から「患者さんの服薬を包括的にサポートすること」へとシフトさせる方針を示しており、薬剤師は「薬の専門家」から「患者さんの生活を支える医療人」へと役割を広げていくことが求められています。










コメント